 Использование принципов нейро-мышечной стоматологии при реконструктивном протезировании пациента с патологией прикуса и дисфункцией ВНЧС
Использование принципов нейро-мышечной стоматологии при реконструктивном протезировании пациента с патологией прикуса и дисфункцией ВНЧС
Автор: Константин Ронкин
Введение
Термин "нейро-мышечная стоматология" был впервые предложен более 35 лет тому назад основателем этой концепции, доктором Бернардом Джекельсоном. Прежде всего, нейро-мышечная стоматология основывается на общемедицинских принципах, в которых функция мышц, центральной нервной системы, ВНЧ суставов, зубов рассматривается в единой физиологической функции.
Во-вторых, нейро-мышечная стоматология основана на расслаблении жевательной мускулатуры. Создание условий для расслабления мускулатуры лица и плечевого пояса, нормализации функции ВНЧ суставов лежит в основе диагностики правильного прикуса и последующего лечения.
В-третьих, нейро-мышечная стоматология позволяет измерить и объективно оценить ответную реакцию мышц на определенные окклюзионные вмешательства, что дает стоматологу возможность планомерно влиять на результаты лечения.
Сегодня, вооружившись современным диагностическим компьюторным оборудованием и понимая принципы нейро-мышечной стоматологии, мы можем решать проблемы связанные не только с зубами и прикусом, но и улучшать общее состояние организма, диагностируя и проводя лечение состояний, связанных с иннервацией тройничным нервом. К сожалению, в своей повседневной деятельности мы меньше всего уделяем внимание диагностике состояния мышц. Между тем, согласно исследованиям от 80% до 90% всех дисфункций ВНЧС связаны с проблемами мышц.
Состояние мышц невозможно обективно оценить на рентгенографическом снимке, равно как и при клиническом обследовании. Методы биоинструментального анализа состояния мышц, используемые нейро-мышечной стоматологией позволяют дать объективный анализ их функций, оценить ответную реакцию мышц на проводимое лечние и увидеть насколько оно эффективно.
Технические аспекты
Основные диагностические тесты, используемые в нейро-мышечной стоматологии включают в себя:
-компьютеризированное сканирование движений нижней челюсти (К7 СМS – computerized mandibular scanning),
-электромиографию,(К7 EMG),
-сонографию (К7 ESG),
-ультронизкочастотную электромиостимуляцию (J5 Миомонитор).
Kомпьютеризированное сканирование движений нижней челюсти (К7 СМS – computerized mandibular scanning) (рис. 1) позволяет анализировать движение нижней челюсти и определять положение ее в пространстве, что дает объективную характеристику зубочелюстной системе, которую невозможно получить традиционными методами диагностики.
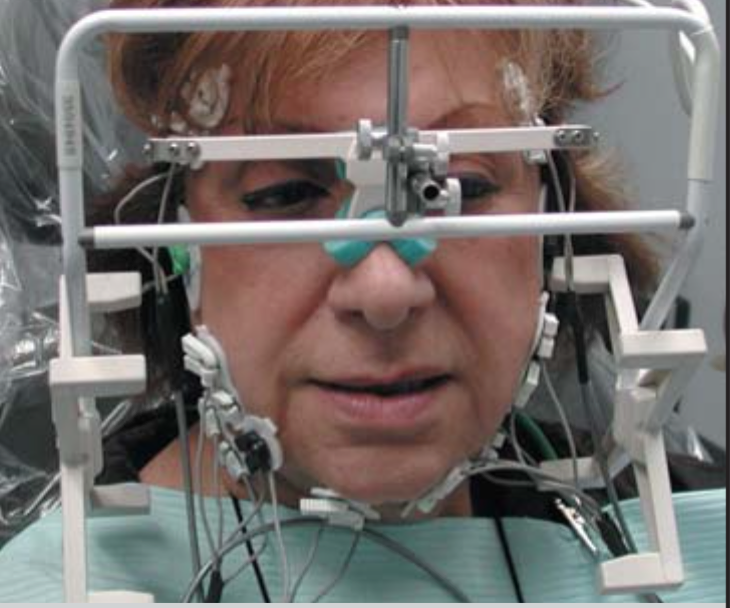
Рис 1. Компьютеризированное сканирование движений нижней челюсти
Электромиография (EMG) (рис. 2) позволяет измерить биопотенциал мышц как в покое, так и во время функции, что представляет собой ценную диагностическую информацию в оценке положения нижней челюсти и состояния всей жевательной мускулатуры. Использование поверхностных электросенсоров, которые прикрепляются на кожу в месте проекции определенных мышц, дает возможность определить степень гипертонуса (спазма) этих мышц.
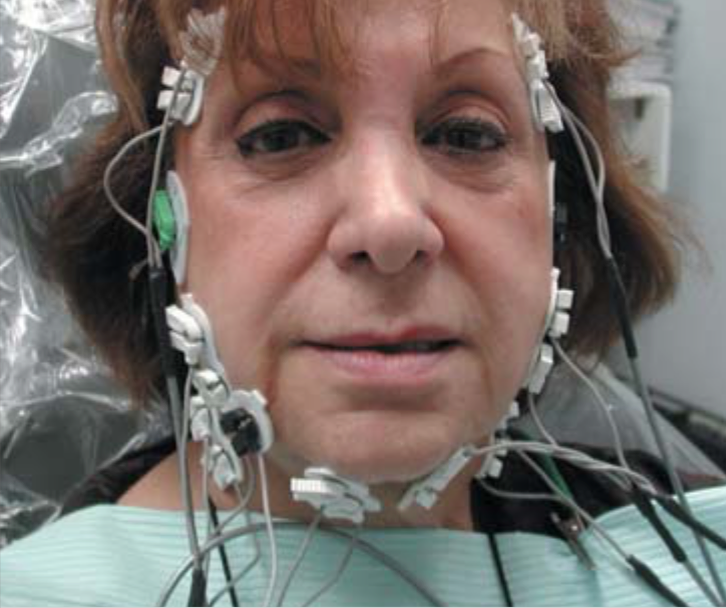
Рис 2. Электромиография
Электросонография (ESG) – измеряет шумы и тоны высокой и низкой частоты, которые возникают при работе ВНЧС. Щелканье, крипитация, шумы различного характера во время открывания и закрывания рта может быть зарегестрировано и проанализировано с помощью этого метода. Анализ сонографии дает объективное представление о характере патологии сустава.
Ультронизкочастотная электромиостимуляция (TENS) – метод расслабления мускулатуры головы и шеи посредством одновременной и двусторонней стимуляции тройничного и лицевого нервов. Такая стимуляция не только расслабляет мышцы, но и помогает перепрограммировать их, обеспечивая условия для определения оптимальной позиции нижней челюсти в создаваемом положении центральной окклюзии (рис. 3).

Рис 3. Миомонитор для электромиостимуляции
Преимущества метода
Ортодонтическое или ортопедическое лечение пациентов связано с точным определением оптимального положения нижней челюсти в 6 измерениях. Положение нижней челюсти в вертикальной плоскости (высота прикуса) имеет наиболее широкую зону, в большинстве случаев с дельтой 5-7 мм.
Положение нижней челюсти в сагитальной плоскости в сочетании с изотонической траекторией движения нижней челюсти при закрывании рта, оптимальный симметричный баланс мышц и идеальная микроокклюзия cоздают гармонию в работе ВНЧ суставов. Все это обеспечивает оптимальную работу зубочелюстной системы, исключая или минимизируя патологическую стираемость зубов, травматическое воздействие окклюзии на ткани зубов и пародонта.
Вместо того, чтобы приблизительно и субъективно определять позицию нижней челюсти и траекторию ее движения, теперь мы можем, используя нейро-мышечную технологию, объективно и точно определять правильное положение нижней челюсти в пространстве черепа и оптимальную траекторию ее движения. В научных исследованиях докторов Harold, Bowbeer, Beistle, Witzig, Spahl прослеживается один и тот же вывод о том, что "стабильный результат лечения зависит от создания сбалансированной функции мышц головы и шеи, что обеспечивает оптимальное положение костных структур".
Клинический случай
Пациентка 58 лет обратилась в клинику с целью протезирования и лечения патологии прикуса. Основными ее жалобами были:
-постоянные (5-6 раз в неделю) головные боли в височной области головы, чаще всего по утрам
-боли в области лица и шеи,
-затруднения при пережевывании пищи,
-периодическое онемение пальцев (парастезия) правой руки,
-сколы фарфора с ранее изготовленных металокерамических несъемных протезов (более 10 лет тому назад).
Пациентка отмечала, что за последний год, особенно несколько последних месяцев, симптомы значительно ухудшились. Наблюдение и лечение у врача терапевта и невропатолога не давало стабильного результата в купировании болевых симптомов. Пациентка ежедневно принимала от 800 до 2000 мг обезболивающих медикаментов, в основном ибупрофен и тайленол. Диагностика включала в себя:
-сбор анамнеза и оценка истории болезни,
-предварительный анализ симптомов ВНЧС,
-клинический осмотр,
-диагностические модели,
-диагностические фотографии
-полный нейро-мышечный диагностический анализ с применением К7 технологии (Myotronics K7 evaluation system, Tukwila),
-рентгенологическое обследование.
В результате проведенного обследования было обнаружено следующее:
-Двусторонняя дисфункция ВНЧ суставов в сочетании с нейро-мышечной дисфункцией жевательных и шейных мышц.
-Мезиальный прикус, деформация окклюзионной плоскости верхнего и нижнего зубных рядов, множественные трещины и сколы в керамике несъемных протезов и коронковой части естественных зубов.
-Пальпация мышц выявила несколько мышц с повышенной болевой чувствительностью. Эти спазмированные мышцы являлись тригером для нескольких симптомов, в числе которых головные боли, боли в области шеи, парастезия пальцев руки и повышенная чувствительность некоторых зубов.

Рис. 4. Пациентка до лечения.
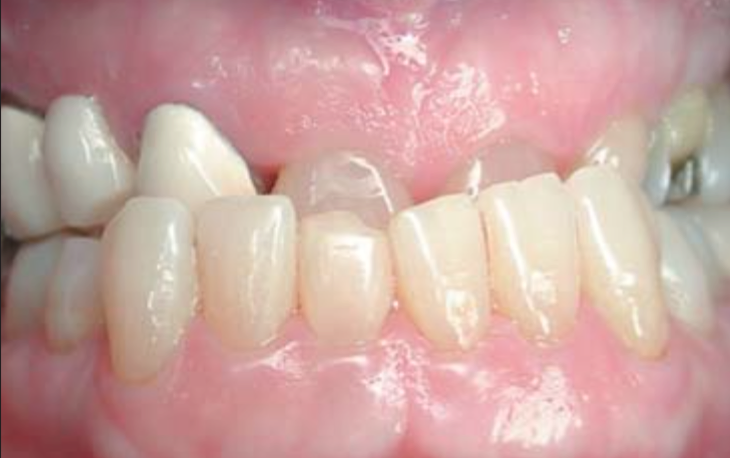
Рис. 5. Прикус до лечения.
Нейро-мышечная диагностика
Электромиография в сочетании с компьютеризированным сканированием (К7 СМS) в состоянии покоя и в динамике показала, что передний отдел височных мышц и жевательные мышцы находятся в состоянии хронической усталости и обладают очень низкой функциональной способностью (рис. 6,7). В то же время мышцы, активность которых большей частью связана с поддержанием осанки, находились в относительно сбалансированном состоянии (рис. 6).
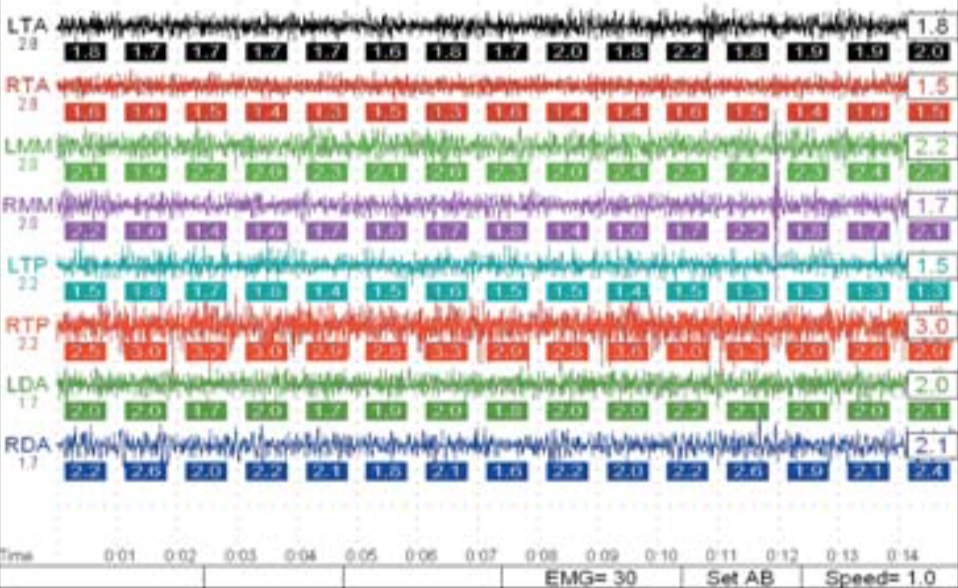
Рис 6. Электромиография. Тест No 9. Верхние четыре графика – жевательная группа мышц, нижние четыре графика – группа мышц, отвечающая за положение головы и нижней челюсти.

Рис 7. Мышцы в состоянии хронической усталости.
Тесты No 3 (состояние физиологического покоя) (рис. 8) и No6 (функция глотания) (рис. 9) указывают на то, что у пациентки наблюдается состояние, при котором мышцы находятся в гипертонусе и пациентка постоянно чрезмерно сжимает челюсти, что приводит к хронической усталости мышц.
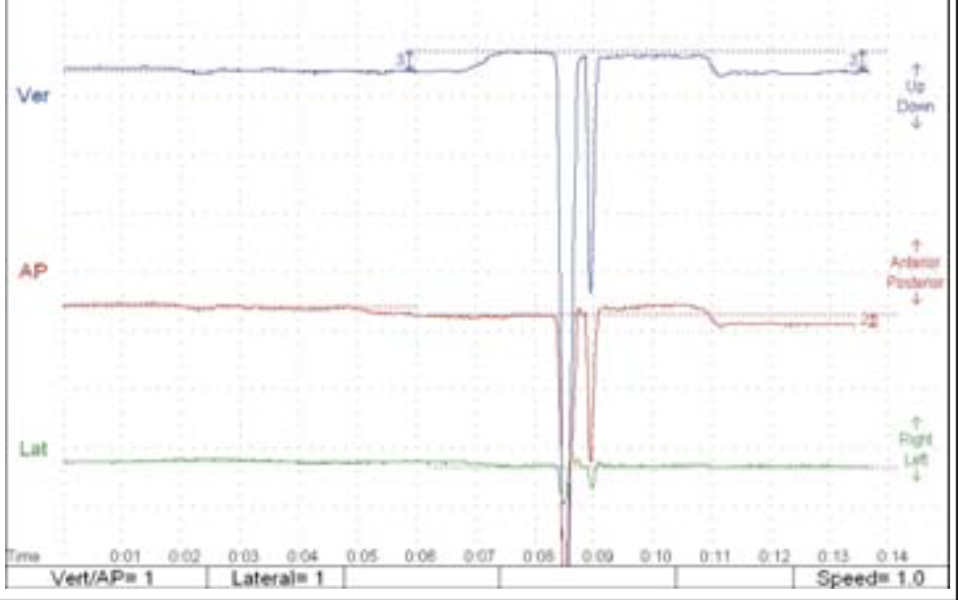
Рис 8. Тест No 3 определяет положение физиологического покоя
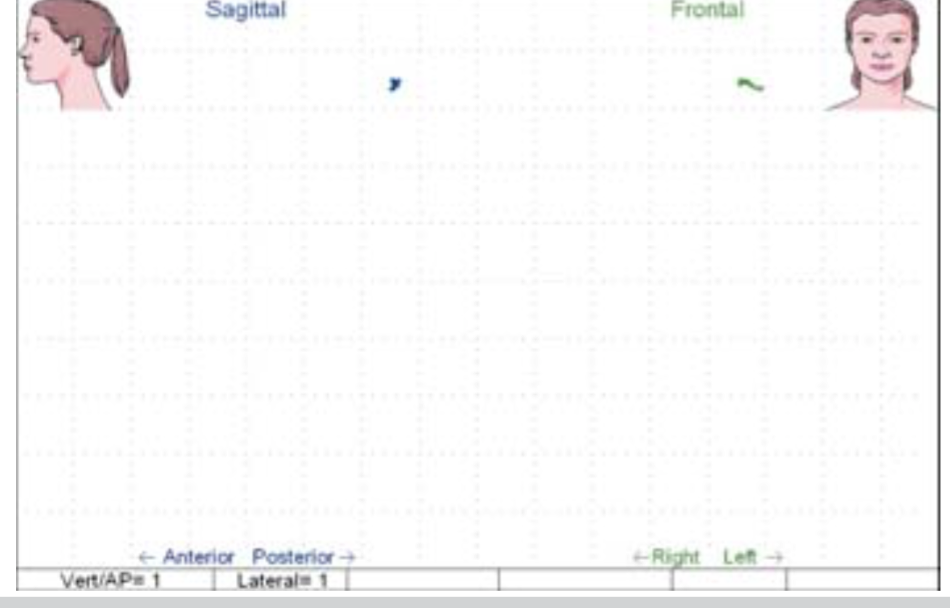
Рис 9. Тест No 6 – движение нижней челюсти во время глотания
После 45 минут стимуляции мышц с помощью миомонитора и их расслабления миограмма показывает повышение биопотенциала жевательной группы мышц (рис10).
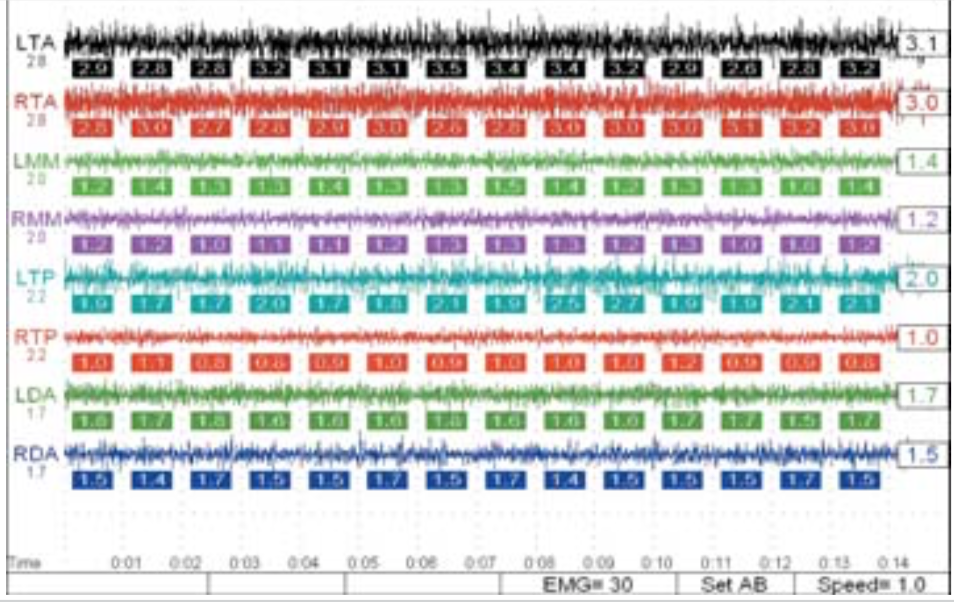
Рис 10. Миограмма после расслабления жевательной мускулатуры.
Оптимальное положение нижней челюсти определялось с помощью теста No 4/5 (рис.11). Этот тест позволяет зарегистрировать положение нижней челюсти на нейро-мышечной траектории в оптимальной позиции в 6 степенях свободы движения нижней челюсти (положение нейро-мышечной центральной окклюзии). В данном случае это положение находилось в точке, расположенной на 4,3 мм по вертикали и на 2,6 мм по сагитали от положения привычной центральной окклюзии. При этом мышцы находились в наиболее сбалансированном состоянии и последующее рентгенологическое обследование подтвердило правильное положение головки суставного отростка относительно суставной впадины (рис12). Положение нейро-мышечного физиологического покоя нижней челюсти находилось примерно на расстоянии 1 мм по вертикали и сагитали от положения челюсти в нейромышечной центральной окклюзии.
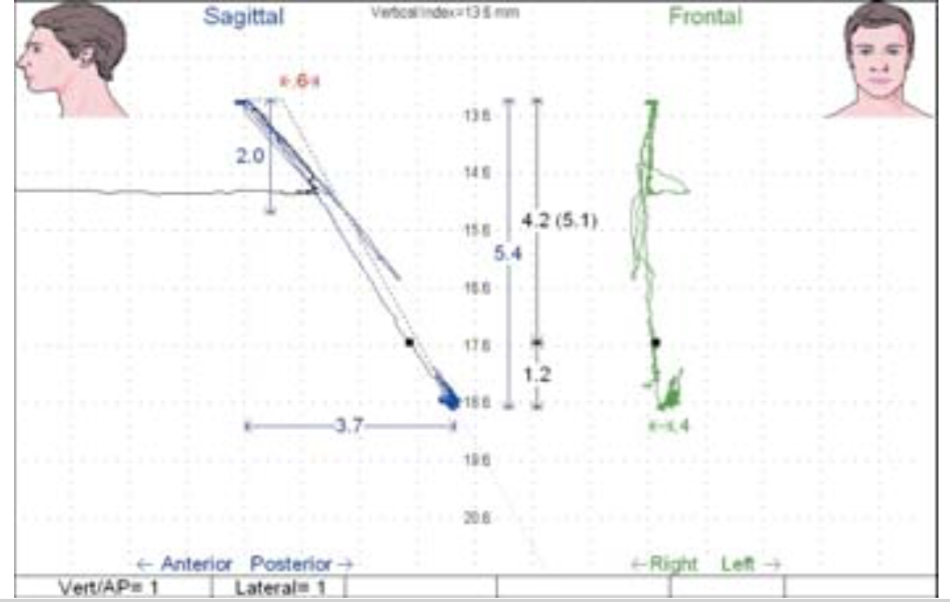
Рис 11. Определение оптимального положения нейро-мышечной центральной окклюзии в полости рта.
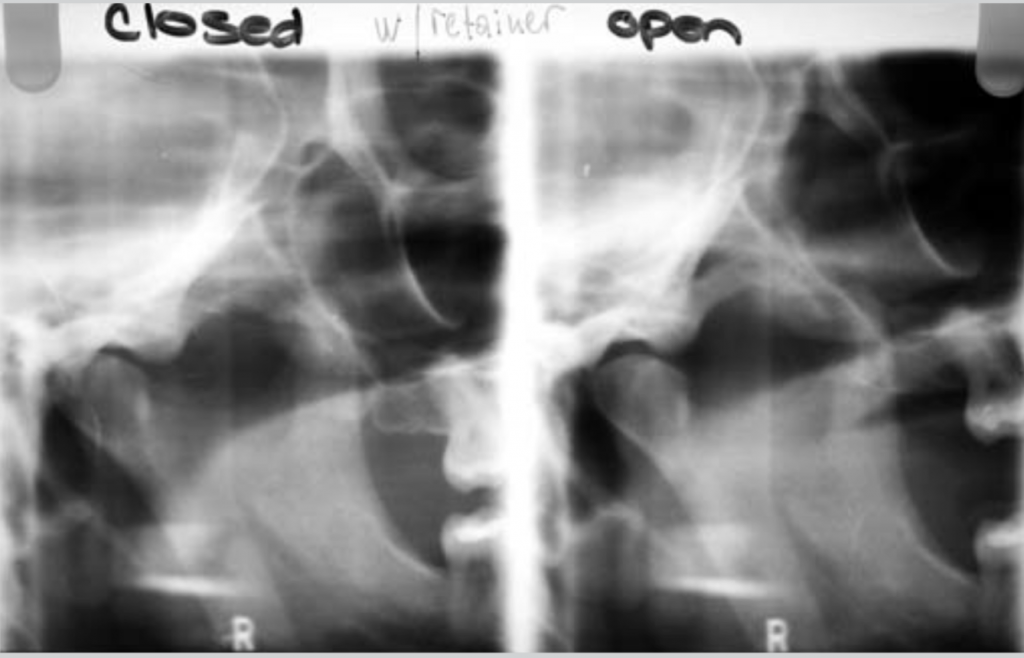
Рис 12. Томография ВНЧС при закрытом и открытом рте, с ортотиком в полости рта.
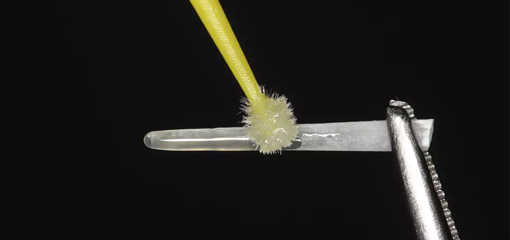
Это положение нижней челюсти было зарегистрировано с помощью винилполиксилоксанового регистрационного материала (BluMousse, Parkel) (рис. 13). В соответствии с этим положением был изготовлен анатомический ортотик на нижние зубы (рис. 14), и в течение двух визитов с использованием миомонитора и К7 диагностической системы была выверена микроокклюзия.
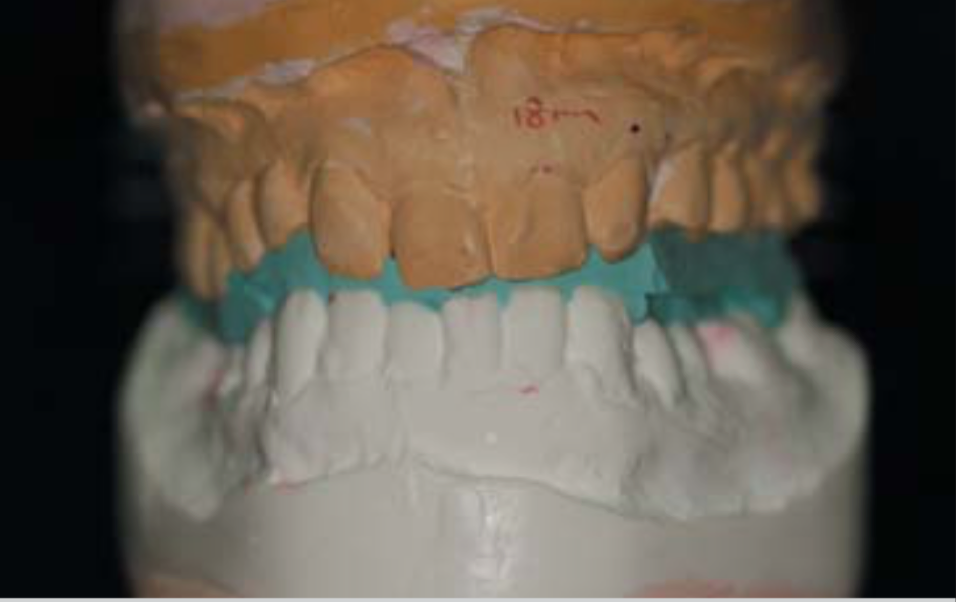
Рис 13. Проверка регистрации прикуса на моделях.
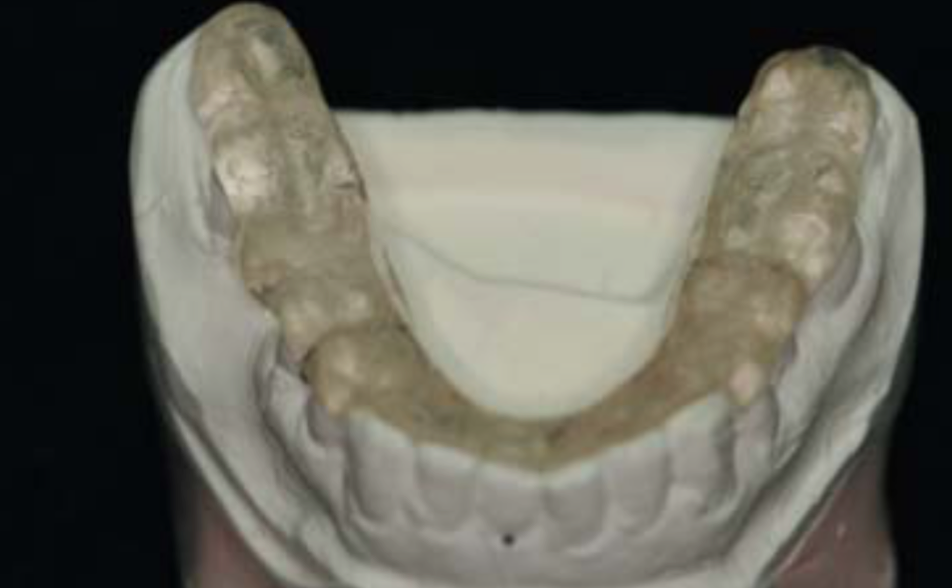
Рис 14. Ортотик.
В связи с тем, что степень деформации окклюзионной плоскости не позволяла оптимально сбалансировать микроокклюзию, было принято решение изготовить временные коронки и мостовидный протез на верхнюю челюсть (рис.15, 16). Измерения по Шимбачи: до лечения в переднем участке – 11,5 мм (рис. 17), после определения нейро-мышечного центрального положения – 17,9 мм (рис. 18). Стабилизация прикуса производилась в течение 8 месяцев. У пациентки в первый месяц ношения ортотика головные боли наблюдались только один раз, полностью исчезло онемение пальцев правой руки. Боль в шейном отделе прошла полностью. На фоне отсутствия болевых симптомов пациентка стала отмечать дискомфорт в области переднего отдела шеи. В связи с этим была направлена на консультацию к врачу-хирургу, где была диагностирована опухоль щитовидной железы и успешно прооперирована с последующей радиационной терапией.
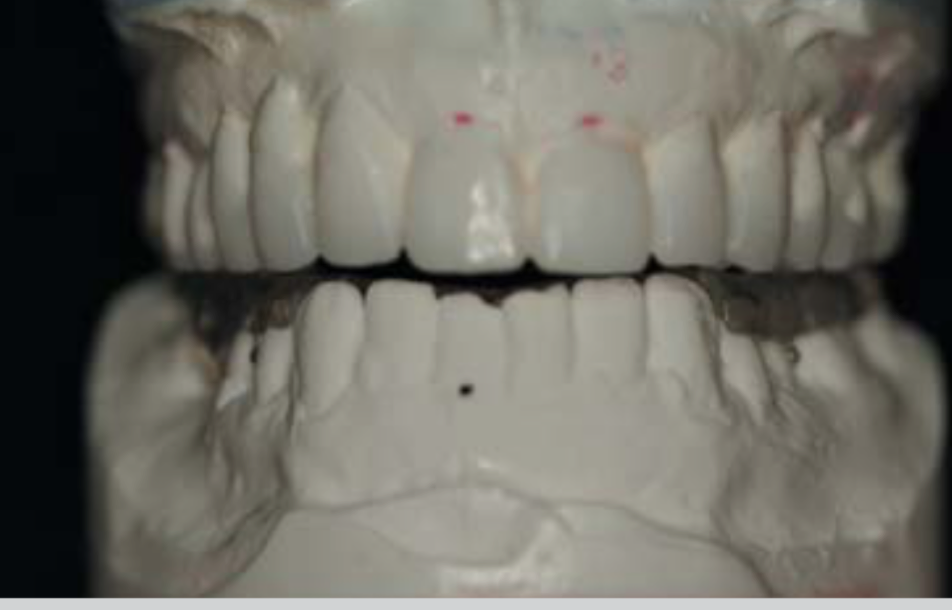
Рис 15 Восковая моделировка с целью выравнивания окклюзионной плоскости верхней челюсти в окклюзии с нижним оптовиком.
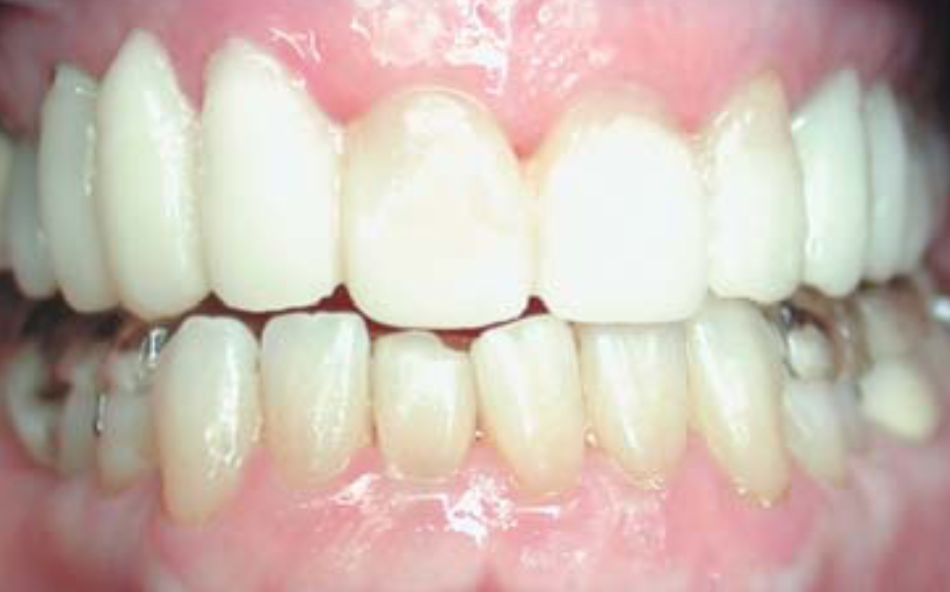
Рис 16. Временные реставрации на верхней челюсти, ортотик на нижних зубах.
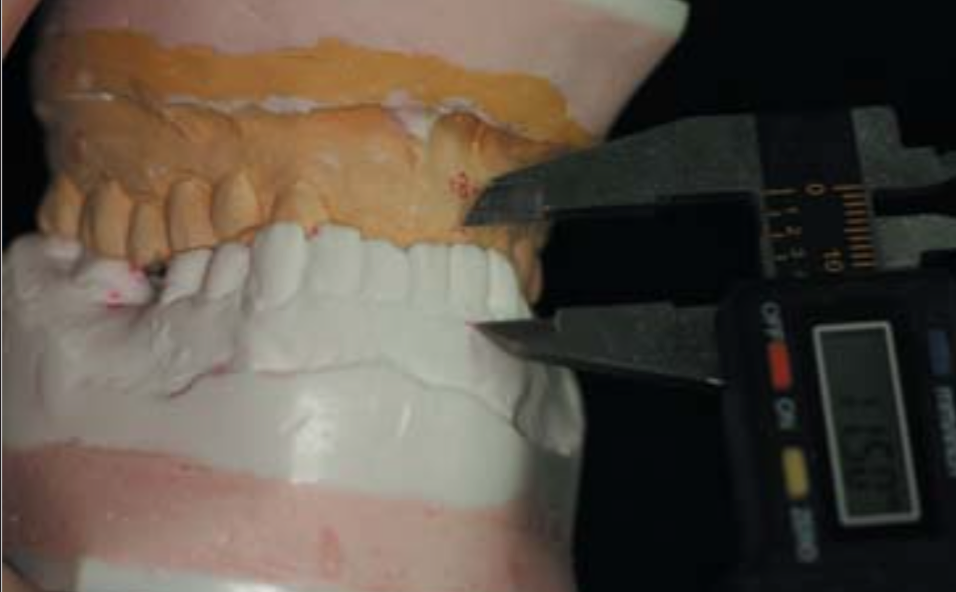
Рис 17. Измерения по Шимбачи до лечения в переднем участке (11,5 мм)
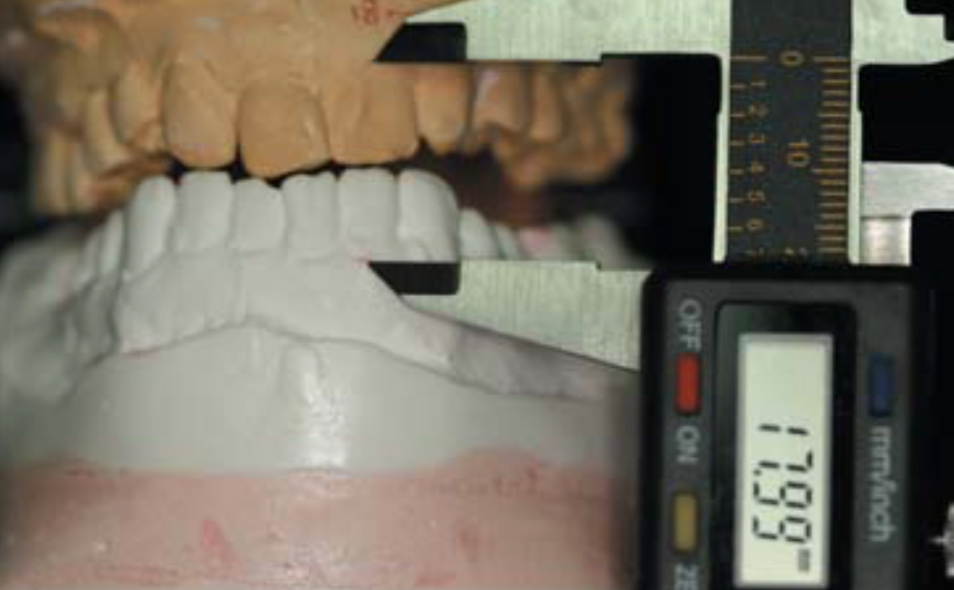
Рис 18 Измерения по Шимбачи после определения нейро-мышечного центрального положения
В течение 8 месяцев ношения ортотика у пациентки наблюдалось значительное улучшение первичных симптомов. За весь восьмимесячный период головные боли возникли три раза, онемение пальцев больше не повторялось, боли в области шеи не отмечались. В период стабилизации прикуса была дважды проведена починка и коррекция верхних временных коронок. Спустя 8 месяцев пациентке была проведена полная реконструкция полости рта в положении нейро-мышечной центральной окклюзии с применением керамических реставраций (Empress, Ivoclar) и металлокерамических мостовидных протезов в области верхних премоляра и бокового резца справа и в области отсутствующего нижнего правого первого моляра (Princess, Aurum Ceramic) (рис 19). Протезирование было закончено 10 января 2004 года. Коррекция микроокклюзии была проведена с использованием нейро-мышечной технологии за 4 визита в течение двух месяцев. Пациентка наблюдается в клинике каждые три месяца с целью профессиональной гигиены полости рта.
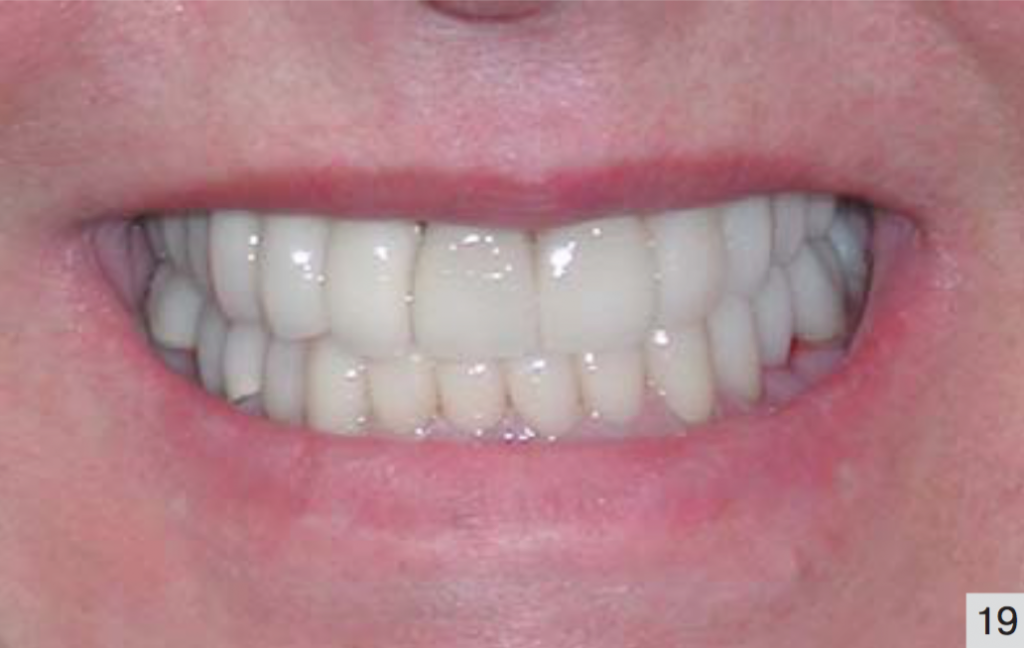
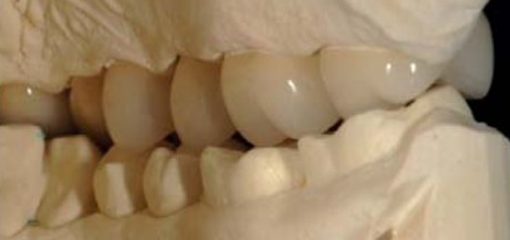
Рис 19. После цементировки верхних и нижних реставраций.
Клиническое наблюдение по истечении 2 лет и 10 месяцев со дня протезирования показали отсутствие каких-либо болевых симптомов, значительное улучшение функции жевания. Отсутствие трещин, отломов, повышенной чувствительности зубов, симптомов дисфункции ВНЧС говорит о стабильности прикуса и нейро-мышечной системы в целом.
Мышечная активность была проверена в октябре 2006 года и тест показал сбалансированность работы мышц (рис. 20). Пациентка довольна эстетическим результатом и чувствует себя на 20 лет моложе (рис. 21, 22).
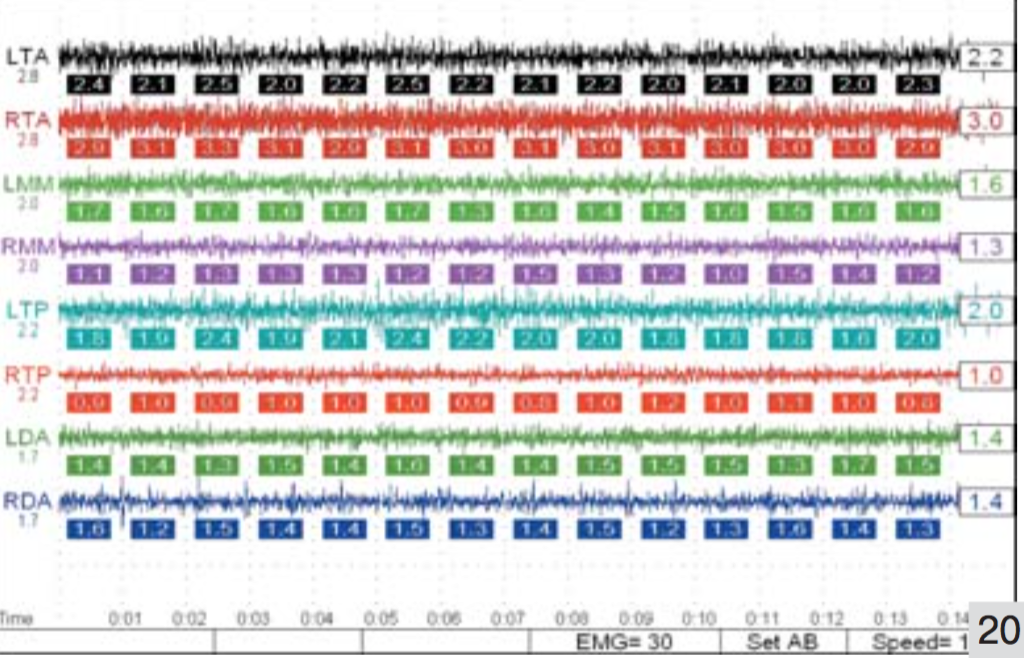
Рис 20. Миография мышц спустя 23 года и 10 месяцев после завершения ортопедического лечения.

Рис 21. Пациентка до лечения

Рис 22. Пациентка после лечения
Заключение
Идеальная окклюзия, к которой мы стремимся в лечении наших пациентов, не сводится только к ровным зубным рядам в соотношении по первому классу по Энглю.
Идеальная окклюзия, дающая пациенту оптимальную функцию и комфорт, включает в себя гармоничное взаимодействие между мышцами, нервами, зубными рядами и суставами. Это обеспечивает долговечность естественных зубов и реставраций, которые мы используем при лечении пациентов. Использование методов диагностики и лечения нейро-мышечной стоматологии дает нам такую возможность.
Применение данной методики приводит к более глубокому пониманию роли окклюзии в патологии ВНЧС. Стоматолог получает объективные данные, позволяющие уверенно разрешать самые сложные ситуации в стоматологическом лечении и добиваться эффективного, запланированного результата лечения.
И наконец, нейро-мышечная технология позволяет нам быть не просто дантистами, а стоматологами, терапевтами зубочелюстной системы, способными обеспечить не только полную эстетическую и функциональную стоматологическую реабилитацию, но и способствовать улучшению общего состо- яния здоровья пациента, его настроения и уровня жизни.
Источник:bostoninst.ru
Похожие статьи:

Адаптация реставраций в парафункциональных условиях
Leon Hermanides
Leon Hermanides
Клинический протокол устранения окклюзионных балансирующих препятствий
Cherilyn G. Sheets, Jacinthe M. Paquette, Jean C. Wu, James F. Otten
Cherilyn G. Sheets, Jacinthe M. Paquette, Jean C. Wu, James F. Otten
Системный обзор окклюзии на имплантатах
Gilad Ben-Gal, Mordechai Lipovetsky-Adler, Orith Haramaty, Eldad Sharon,Ami Smidt
Gilad Ben-Gal, Mordechai Lipovetsky-Adler, Orith Haramaty, Eldad Sharon,Ami Smidt
Точная регистрация прикуса: повышение предсказуемости результата ортопедического лечения
Джефф Скотт
Джефф Скотт
Установка моделей в артикулятор с помощью приложения MaxAlign: клинические аспекты
Les Kalman
Les Kalman
"Новые" зубы у пациентов c полной потерей зубов. О значении окклюзии в имплантологии
Босхарт Макс
Босхарт Макс
Фрезерованные шины в эпоху электронного измерения височно-нижнечелюстного сустава
Франк Хауштайн, Штефан Вaйе
Франк Хауштайн, Штефан Вaйе
Точный перенос положения верхней челюсти в артикулятор по сагиттальной и горизонтальной плоскостям
Билл Диккерсон, Норман Томас
Билл Диккерсон, Норман Томас
Регистрация параметров с помощью лицевой дуги
Роман Столяр
Роман Столяр
Поступательное моделирование зубных рядов в сложных клинических случаях
Сергей Чикунов, Владимир Трезубов, Елена Булычева, Юлия Алпатьева, Дарья Булычева
Сергей Чикунов, Владимир Трезубов, Елена Булычева, Юлия Алпатьева, Дарья Булычева
Биомеханические аспекты реставрации эндодонтически пролеченных зубов: часть II. Оценка устойчивости к нагрузкам, межфазных границ и исследования in vivo
Didier Dietschi, Olivier Duc, Ivo Krejci, Avishai Sadan
Didier Dietschi, Olivier Duc, Ivo Krejci, Avishai Sadan
Эффективность ортодонтической и остеопатической коррекции у пациентов с зубочелюстными аномалиями и мышечно-суставными дисфункциями ВНЧС при наличии сопутствующих соматических дисфункций и без них
Басиева Э. В., Милутка Ю. А., Тарасов Н. А., Силин А. В., Мохов Д. Е.
Басиева Э. В., Милутка Ю. А., Тарасов Н. А., Силин А. В., Мохов Д. Е.


 В раздел статьи
В раздел статьи