 Формирование зенита десневого контура в области имплантата во фронтальном участке
Формирование зенита десневого контура в области имплантата во фронтальном участке
Автор: Edgard El Chaar, Gretchen Stern, Brett Weatherington
Аннотация
Эстетические требования пациентов постоянно возрастают, вследствие этого современные критерии качества имплантации, особенно во фронтальной области, подразумевают не только обеспечение остеоинтеграции, но и воссоздание белой и розовой эстетики. Для проведения успешной имплантации необходимо учитывать параметры эсететической зоны и составлять план лечения с учётом желаемого дизайна финальной реставрации. В статье даны рекомендации по достижению 3D-интеграции и оптимального функционального и эстетичного результата. На конкретной клинической ситуации рассмотрен выбор мезиодистальной позиции имплантата с учётом положения зенита десневого контура с обеспечением более эстетичного и естественного профиля десны. Данный подход улучшает состояние десны и обеспечивает возможность рациональной индивидуальной гигиены.
В 1960-х Brånemark представил концепцию остеоинтеграции титановых имплантатов заводского производства. За последующие 50 лет появились новые методы исследований, технологии и биоматериалы, обеспечивающие предсказуемый результат при замещении утраченных зубов. Критерии остеоинтеграции Albrektsson’s вследствие высоких требований пациентов к эстетике оказались неэффективными при оценке успеха лечения. Smith и Zarb дополнили критерии Albrektsson’s, включив в них адекватные эстетические параметры.
Реставрации на имплантатах считаются эстетичными, когда их сложно отличить от натурального зуба. Для достижения такого эффекта необходимо учитывать параметры эстетической зоны ещё во время планирования лечения. Протезирование на имплантатах должно начинаться с анализа требуемой позиции, формы и контуров будущей реставрации. Это позволяет оценить необходимость дополнительных мероприятий перед имплантацией: ортодонтического лечения.
Важной составляющей эстетичного результата является формирование десневого сосочка. Воссоздание десневого сосочка и тканей десны является сложной задачей для клиницистов, поэтому необходимость проведения подобных мероприятий увеличивает риски лечения. Розовая эстетика определяется не только позицией имплантата, но и формой и контуром ортопедической конструкции. Например, считается, что расстояние между контактным пунктом и альвеолярным гребнем должно быть закрыто десневым сосочком. От формы коронки зависит расположение контактного пункта, следовательно, и величина пространства, которое должно быть заполнено мягкими тканями. Кроме того, конструкция на имплантате определяет положение зенита десны, а форма и размер ималантата – профиль слизистой оболочки. Временные конструкции необходимы для междисциплинарного взаимодействия во время лечения, формирования розовой эстетики.
Далее представлены принципы 3D-позиционирования имплантата для достижения оптимального эстетичного и функционального результата вне зависимости от времени установки имплантата.
1). Положение верхушки тела имплантата: имплантат должен быть расположен на 3-4 мм апикальнее предполагаемой позиции края десны.
2). Положение имплантата в вестибулярно-оральном направлении: для предотвращения потери костной ткани в результате её ремоделирования на вестибулярной поверхности необходимо сохранить кость толщиной минимум 2 мм, предпочтительнее – 4 мм. В идеале, имплантат должен располагаться оральнее на 1 мм по отношению к оси соседних зубов.
3). Положение имплантата в мезиодистальном направлении: до соседнего зуба расстояние должно составлять минимум 1,5 мм, до имплантата – 3 мм.
Представленные рекомендации помогают предотвратить периодонтологические и эстетические осложнения. Тем не менее, при центрировании имплантата в мезиодистальном направлении возможна вариация в рамках представленных принципов в зависимости от наличия доступного пространства. Следовательно, профиль и контур десны зависят от размера и формы имплантата, абатмента и покрывающей его ортопедической конструкции, а не от мезиодистального положения имплантата.
Многие более ранние исследования, посвящённые взаимосвязи положения имплантата с белой и розовой эстетикой, были основаны на предположении, что определяющим фактором является вестибуло-оральное положение имплантата. Цель данной статьи – обозначить значимость мезиодистального положения имплантата во фронтальной области для формирования зенита десневого контура.
Зенит десневого контура – наиболее апикально расположенная точка десневого края. У клыков верхней челюсти зенит десневого контура совпадает со средней линией коронки, у латеральных резцов – располагается на 0,4 мм дистальнее, у центральных резцов – располагается дистальнее средней линии на 1 мм. Таким образом, при проведении имплантации на месте центральных резцов и мезиодистальном центрировании имплантатов наблюдается смещение десневого контура дистально на 1 мм и недостаточное мезиальное контурирование десны.
Согласно предыдущим исследованиям, риск периимплантита выше, если имплантат расположен под углом, превышающим 30°. Увеличение угла расположения имплантата ухудшает качество проведения индивидуальной гигиены, что способствует скоплению зубного налёта, возникновению и прогрессированию периимплантита. Также, морфология и состояние мягких тканей определяется критическим и докритическим контуром коронки.
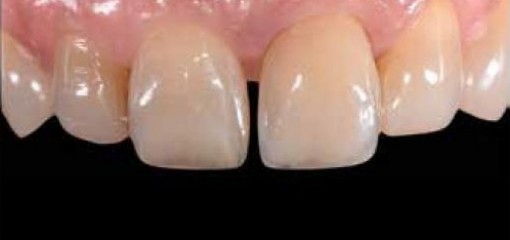
С учётом важности белой и розовой эстетики, для достижения оптимального эстетичного и функционального результата в области фронтальных зубов верхней челюсти при центрировании имплантатов в мезиодистальном направлении необходимо учитывать расположение зенита десневого контура (рис.1-3).

Рис.1 Мезиальное расположение имплантата на месте зуба 1.1.
Рис.2 Мезиодистальное центрирование имплантата на месте зуба 1.1. Обратите внимание на несоответствие формы десневого контура и формы абатмента.
Рис.3 Имплантат на месте зуба 1.1 сцентрирован с учётом зенита десневого контура, контур десны соответствует форме абатмента.
Разбор клинического случая
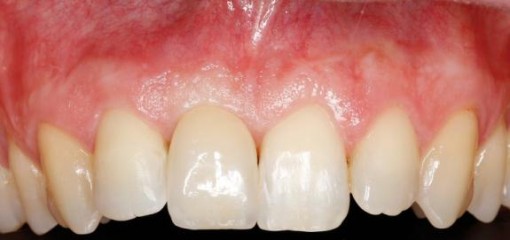
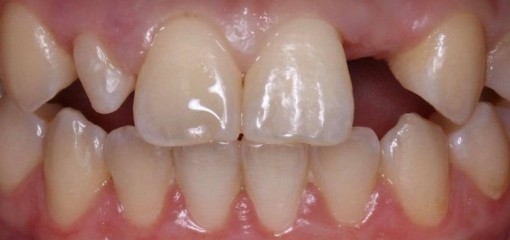
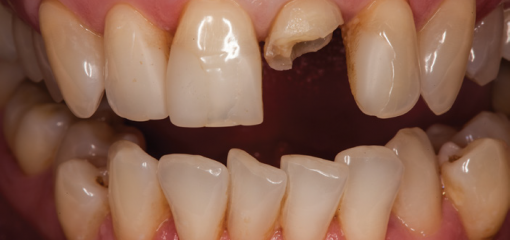
Пациентка, 56 лет, направлена для оценки состояния зуба 1.1 (рис.4,5).

Рис.4,5 Изначальная ситуация: вид зуба 1.1 с окклюзионной и вестибулярной поверхности.
После анализа внутриротовой радиограммы выявили, что ранее была проведена резекция верхушки корня зуба и был установлен слишком длинный штифт (рис.6), на КЛКТ определялся дефект вестибулярной компактной пластинки кости (рис.7).
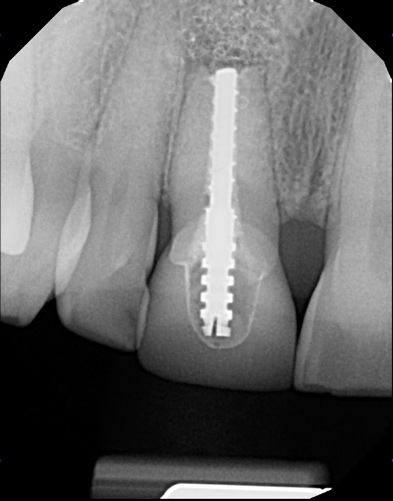
Рис.6 Внутриротовая радиограмма до лечения.

Рис.7 КЛКТ до лечения.
В качестве лечения была выбрана эстетичская имплантация для восстановления функции, эстетики и психологического комфорта пациентки. Кроме полного периодонтального обследования (зондирования, определения положения десневого края, оценки уровня зубодесневого прикрепления), для планирования лечения необходимо было оценить биотип десны. У пациентки был диагностирован локализованный периодонтит (стадия II, степень B) и другие повреждения периодонта, включая рецессию десны и эндодонтичекое поражение периодонта.
Планирование имплантации
Основываясь на схему, разработанную El Chaar и его коллегами, состояние зуба 1.1 было отнесено к классу III: необходимо провести удаление поврежденного зуба 1.1 с последующей одномоментной направленной костной регенерацией и увеличением объёма мягких тканей, путём репозиции нёбного лоскута на ножке. (рис.8-11).
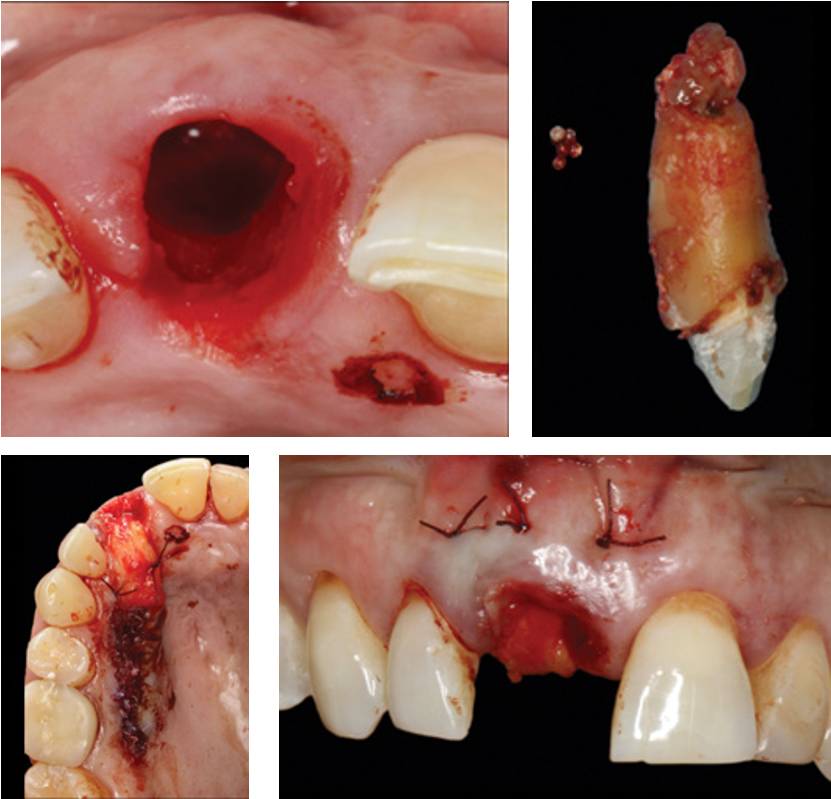
Рис.8-11 Зуб 1.1, определён класс III, было необходимо удаление зуба с проведением направленной костной регенерации и воссоздание объёма мягких тканей путём репозиции нёбного лоскута для дальнейшей имплантации.
Методики проведения вышеуказанных операций подробно описаны в литературе и не будут представлены в данной статье. Во время заживления, чтобы избежать перегрузки тканей, использовался мост Мэриленд (рис.12).

Рис.12 Внутриротовая радиограмма сразу после удаления зуба 1.1, направленной костной регенерации и репозиции нёбного лоскута. Обратите внимание на штифт, необходимый для временного вертикального укрепления кости, и мост Мэриленд.
Через 4 месяца пациентка явилась для продолжения лечения: была проведена повторная оценка тканей периодонта, поддерживающая терапия, в т.ч.даны рекомендации по индивидуальной гигиене полости рта (рис.13).

Рис.13 Вид через 4 месяца после операции.
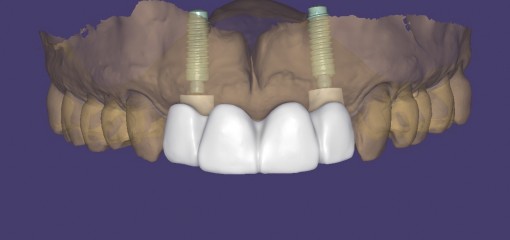
Для оценки вертикального и горизонтального уровня твёрдых и мягких таней была сделана внутриротовая радиограмма и КЛКТ. Для планирования имплантации была использована компьютерная программа для объединения данных STL и DICOM, что облегчило дальнейшее созданее цифрового wax-up (рис.14).

Рис.14 3D-планирование имплантации.
Цифровой wax-up позволяет запланировать имплантацию, опираясь на идеальную позицию последующей ортопедической конструкции (рис.14). Запланированная позиция имплантата соответствовала вышеуказанным параметрам, верхушка тела имплантата располагалась на 4 мм апикальнее запланированного десневого края. Имплантат был центрирован с учётом зенита десневого контура на 1 мм дистальнее средней линии беззубого альвеолярного отростка. После планирования имплантации был разработан хирургический шаблон с опорой на зубы, и с помощью 3D-принтера произведена печать.
Проведение имплантации
В течение 1 недели перед имплантацией (в т.ч. и в день операции) проводилась премедикация антибиотиками. В день после операции пациентке было назначено полоскание полости рта р-ром антисептика. Перед операцией была проведена дезинфекция периоральной области раствором повидон-йода. Далее проведена антисептическая обработка полости рта, снятие мягких зубных отложений и скейлинг. После этого проведена двухсторонняя инфильтрационная анестезия.
Перед началом операции был припасован хирургический шаблон для оценки его стабильности (рис.15).

Рис.15 Припасовка хирургического шаблона.
При планировании операции была выявлена необходимость дополнительной костной пластики во время имплантации, поэтому безлоскутный подход не рассматривался. Далее был сделан разрез на альвеолярном гребне ближе к нёбной поверхности и два вертикальных разреза медиально и дистально: необходимо было сохранить десневые сосочки. После этого отслоен слизисто-надкостничный лоскут для удаления штифта и визуализации вестибулярной поверхности кости (рис.16).

Рис.16 Отслоение слизисто-надкостничного лоскута для удаления штифта и создания доступа к вестибулярной поверхности кости для последующей костной пластики и имплантации.
Был применён стандартный протокол с использованием хирургического шаблона, имплантат был установлен согласно запланированному макету. Как и предполагалась, при имлантации была истончена вестибулярная кость (рис.17) и было необходимо дополнительное проведение направленной косной регенерации для предупреждения возможного дальнейшего истончения кости (рис.18,19).

Рис.17 Имплантат установлен на 1 мм дистальнее середины альвеолярного гребня с учётом расположения планируемого зенита десневого контура. Обратите внимание на нехватку костной ткани с вестибулярной поверхности.

Рис.18, 19 Направленная костная регенерация с использованием аллотрансплантата и резорбирующейся мембраны на вестибулярной поверхности в области зуба 1.1.
Надкостничные разрезы могли нарушить кровообращение в лоскуте, поэтому вместо этого лоскут был увеличен и репонирован на прежнее место. Лоскут был зафиксирован горизонтальным матрацным швом и прерывистыми швами (рис.20).

Рис.20 Первичное закрытие раны без натяжения.
Сразу после имплантации проведена внутриротовая радиограмма (рис.21) и КЛКТ (рис.22) для контроля позиции имплантата с учётом запланированного положения зенита десневого контура.

Рис.21 Внутриротовая радиограмма сразу после имплантации в области зуба 1.1 для контроля позиции имплантата с учётом запланированного положения зенита десневого контура. Для апикальной стабилизации резорбирующейся мембраны были использованы два титановых винта.

Рис.22 КЛКТ сразу после имплантации.
Временное и постоянное протезирование
Контрольные осмотры проводились через 1, 2, 4, 8 и 12 недель. Швы были сняты через 2 недели, пациентке дана рекомендация полоскать полость рта дважды в день и избегать травмы мягких тканей при чистке верхних фронтальных зубов. Перед изготовлением провизорного протеза необходимо было подождать заживления тканей 6 месяцев, в этот период пациентка пользовалась мостовидным протезом Мэриленд. Через 6 месяцев была проведена оценка состояния тканей периодонта и установлен акриловый провизорный протез (рис.23-25).

Рис.23-25 Вид провизорной реставрации с вестибулярной и дистальной поверхности, радиограмма после фиксации реставрации. Временная конструкция необходима для формирования контура десны. Критический и докритический контур соответствует профилю коронки в мизиодистальном и вестиболооральном направлении.
Провизорная реставрация изготовлена с учётом места прикрепления мягких тканей для недопущения их апикальной миграции. Через 3 месяца был изготовлен постоянный протез (рис.26-29), пациентке было рекомендовано являться на контрольные визиты для определения состояния тканей периодонта каждые 3 месяца.

Рис.26, 27 Вид мягких тканей с вестибулярной и окклюзионной поверхности после 3 месяцев ношения провизорного протеза. Ткань достаточной толщины, расположение зенита десневого контура гармоничное.

Рис.28, 29 Вид окончательной реставрации с вестибулярной поврхности, радиограмма после проведённого лечения.
Выводы
Традиционно, имплантация определялась количеством и качеством кости. На современном этапе к критериям успешной имплантации в эстетической зоне включены факторы, предполагающие междисциплинарный подход: необходимость одновременной работы с твёрдыми и мягкими тканями, высокие эстетические требования пациентов. Оптимальная эстетика и функция обеспечивается мезиодистальным положением имплантата и формированием зенита десневого контура. В данной статье описан клинический случай, в котором дистальное смещение имплантата позволило создать абатмент и протез, более точно повторяющие контур десны, что улучшило эстетику и состояние тканей периодонта и позволило создать более гладкий профиль десны.
Источник: AEGIS Dental Network
Перевод с английского языка Бусько И.И., Ковшик Е.В. для портала BELODENT.ORG
Похожие статьи:
Цифровой дизайн улыбки и CAD/CAM технологии: изготовление провизорных репродукций и окончательных реставраций
Aki Linden
Aki Linden
Новый подход к изготовлению эстетической коронки на имплантате с использованием усовершенствованных CAD/CAM технологий
Julian Conejo, Markus B. Blatz
Julian Conejo, Markus B. Blatz
Восстановление высоты прикуса посредством тотальной реабилитации с использованием цифровых технологий
Petra Gierthmuhlen, Udo Plaster
Petra Gierthmuhlen, Udo Plaster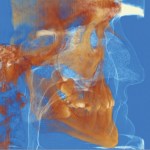
Биоэстетическая реставрация повышенной стираемости зубов
David S. MacLean
David S. MacLean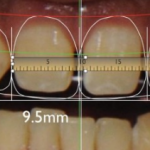
Цифровой дизайн улыбки и денто-лицевой анализ: как восстановить эстетику, сохранив структуру зубов?
Джон Койс, Tse Tak On
Джон Койс, Tse Tak On
Одномоментная имплантация и одновременное замещение дефекта зубных рядов
Nolken Robert
Nolken Robert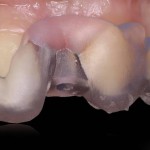
Цифровой протокол восстановления отсутствующего 22 зуба и шиповидного 12
Ерохин Михаил
Ерохин Михаил
Цифровой протокол с трёхкратным сканированием при протезировании на имплантатах в эстетически значимой зоне
Panos Papaspyridakos, Alissa Mariano, Andre De Souza, Elli Kotina, Yukio Kudara, Kiho Kang
Panos Papaspyridakos, Alissa Mariano, Andre De Souza, Elli Kotina, Yukio Kudara, Kiho Kang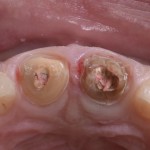
Модифицированная техника цифрового литья для управления мягкими тканями. Установка имплантата после удаления зуба.
Picciocchi Guido
Picciocchi Guido
Хирургическая аугментация по принципу винирной реконструкции
Alessandro Agnini, Maurice A. Salama, Henry Salama, David A. Garber, Andrea Mastrorosa Agnini
Alessandro Agnini, Maurice A. Salama, Henry Salama, David A. Garber, Andrea Mastrorosa Agnini
Установка моделей в артикулятор с помощью приложения MaxAlign: клинические аспекты
Les Kalman
Les Kalman
Мне нужен передний зуб!
Станислав Белоус
Станислав Белоус
 В раздел статьи
В раздел статьи